Les IMPLANTS PHAKES (ICL,T-ICL, IPCL)
Lorsque la chirurgie laser n'est pas réalisable (cela concerne 5% des cas), il convient de discuter les implants phakes.
Les implants phakes sont actuellement surtout les modèles ICL et T-ICL Visian. Depuis 2018 les implants IPCL, IPCL-trifocal et l'ICL-EDOF sont arrivés élargissant les possibilités de chirurgie car ils permettent de traiter des myopies plus importantes. Pour la presbytie les résultats sont encore décevants par rapport à la chirurgie du cristallin pour la presbytie .
Par contre les résultats sont très bons et ils sont le choix préférentiel lorsque :
- le défaut visuel est important rendant impossible la réalisation de laser. Par exemple pour les myopies >9 dioptries ou les astigmatismes importants. Dans ces cas, la mise en place d'un implant est une bonne option d'autant que les yeux myopes sont de grande taille et il y a ainsi beaucoup de place pour l'implant. Les hypermétropes relèvent plus rarement de ce type d'implant pour un problème de place dans l'œil pour l'implant car ce sont des yeux de petite taille contrairement aux myopes. Les yeux avec un astigmatisme important relèvent souvent de ce type d'implant quand le laser est impossible.
- la cornée n'est pas apte à être traitée au laser par exemple si elle est trop fine.
L'implantation est une chirurgie intraoculaire rapide, indolore et efficace. Elle est réversible car l'implant peut être enlevé en cas d'intolérance. La vision procurée est excellente. Un acte complémentaire, si les conditions le permettent est possible avec un laser. L'opération peut être bilatérale et peut se faire, chez l'adulte, à tout âge.
Ces implants phakes font également partie de l’arsenal thérapeutique conservateur du kératocône : chez les kératocônes forts myopes, chez ceux dont la cornée aura préalablement été régularisée par anneaux intra-cornéens et/ou par laser excimer topoguidé et éventuellement stabilisée par cross-linking (CXL).
Ils octroient une très bonne qualité visuelle sur des yeux fréquemment éloignés des normes habituelles
Cette chirurgie n'a rien de nouveau et possède plus de 30 ans de recul et avec des progrès constants. Le cristallin naturel est laissé intact . Le chiffre de 3 millions d'implant ICL posés dans le monde a été dépassé en 2024. Il s'agit donc d'une chirurgie bien codifiée même si elle est pratiquée que par quelques équipes entrainées car elle requière du matériel et une expertise spécifique. Actuellement 2500 procédures sont réalisées par an en France et cette chirurgie se développe de 15% par an. Seuls 150 chirurgiens sont formés et certifiés en France.
Dans notre centre deux chirurgiens ont l’habitude de réaliser ce geste.
- Quelles sont les Indications des implants phaques type ICL ou T-ICL ?
Les implants phaques (type ICL ou T-ICL) sont à discuter schématiquement pour toutes les hypermétropies, les myopies, les astigmatismes et les presbyties lorsque le laser ou la chirurgie du cristallin n'est pas possible ou souhaitée. Les implants d'apparition plus récente de type IPCL ont élargit les possibilités de traitement au delà des -18 dioptries puisqu'il s corrigent jusqu'à une myopie de -30 dioptries.
Actuellement ces implants corrigent de +15.0 à -30.0 Dioptries pour l'hypermétropie et la myopie et de 0.5 Dioptries à 10.0 Dioptries d'astigmatisme.

IPCL presbytie, les implants ont globalement tous le même design
Des implants qui corrigent simultanément plusieurs défauts visuels sont disponibles (par exemple opérer en même temps une myopie et un astigmatisme ou en même temps une hypermétropie et un astigmatisme : il s'agit alors d'implants "Toriques").
La presbytie est depuis peu aussi traitée par ce type d'implant (implant IPCL 2.0 Prebyopic, Implant IPCL 2.0 Presbyopic Toric et ICL-EDOF) avec des résultats parfois encore décevants.
Des tests spécifiques sont réalisés pour juger de l'indication. Ce sont des mesures biométriques des espaces intra oculaires, de la position de l'iris et du cristallin. On pourra ainsi apprécier la dimension de l'implant à commander.
- En pratique où est mis en place l'implant phaque ?
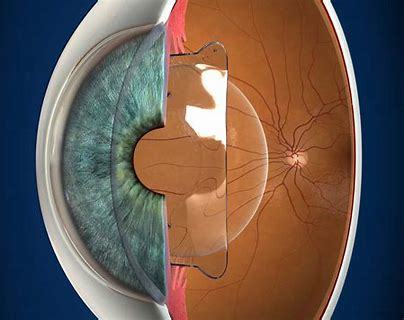
On voit sur le schéma ci-dessous en coupe pendant l'opération que l'implant est positionné derrière l'iris et devant le cristallin. Nous disposons du premier appareillage peropératoire (OCT) des Hauts de France de ce type afin de nous assurer du bon positionnement de l'implant pendant l'opération.
Contrôle durant l'opération du bon positionnement de l'implant
- Quel est le bilan à faire avant un implant phaque ?
On effectuera une Réfraction, une gonioscopie et éventuellement biométrie ultrasonique de haute fréquence (20 ou 35 Hz).
La Microscopie spéculaire pour étudier l'endothélium de la cornée est important. En effet, le nombre de cellules doit être suffisant.
L'OCT ou le Pentacam pour vérifier si la place et la disposition dans la partie antérieure de l'œil rendent l'opération faisable (une profondeur centrale minimum est nécessaire ainsi qu'un angle irido cornéen suffisamment ouvert pour un plan irien bien disposé).
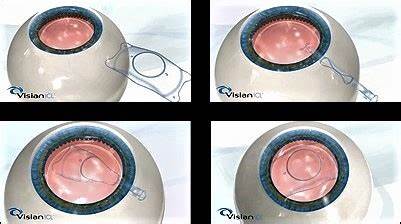
l'implant est inséré enroulé par une incision de moins de 3 mm
- Comment se déroule l'intervention ?
L'intervention est réalisable le plus souvent sous anesthésie locale simple. A la demande du patient, une anesthésie générale est souvent proposée. Les deux yeux sont opérés à quelques jours d'intervalle ou les deux yeux sont opérés dans la même séance si cette option est retenue avec votre chirurgien. La lentille est introduite par une petite incision de 3 mm. L'intervention dure environ un quart d'heure par œil. Le patient quitte la clinique une fois remis après la chirurgie avec une coque de protection transparente ou un pansement sur l'œil opéré. Si les 2 yeux sont opérés en même temps une coque transparente est mise en place après l'opération afin de ne pas occulter les 2 yeux en même temps.
Le gain de vision est rapide en quelques heures. Une stabilisation se fait progressivement dans le mois qui suit l'opération Un contrôle par le chirurgien est effectué avant la sortie pour s'assurer des bonnes suites et répondre à d'éventuelles questions.
- Les suites opératoires et les résultats
Les suites de l'intervention sont indolores. La vision s'améliore rapidement et on récupère généralement en quelques jours. Le point principal est d'éviter une poussée de tension oculaire. Juste après l'intervention un contrôle de la tension oculaire est effectué.
Un traitement sous forme de collyres est à suivre pendant quinze jours à un mois. La correction de la vision est précise et permet de retrouver une autonomie sans lunettes.
La surveillance est assez simple et demande au moins une surveillance régulière dans les années qui suivent comme auparavant lorsqu'on portait des lunettes. Cela permet d'apprécier l'état de l'œil avec une attention spécifique sur la couche interne de la cornée que l'on appelle l'endothélium . (L'endothélium tapisse la face postérieure de la cornée et il est composé de cellules jointives qui doivent être en un nombre minimum et de conformation égale et régulière.)
- Quels sont les avantages de l'implant phaque ?
- Il s'agit de la seule technique réfractive actuelle réversible. L'explantation qu'elle soit précoce ou tardive ne pose pas de problème. Nous avons enlevé sans difficulté des implants posés il y a plus de 20 ans en raison de l'apparition d'une cataracte survenue de façon naturelle en raison du vieillissement du patient.
- Il permet de traiter des patients avec un correction trop importante pour relever de la chirurgie laser
- Il s'agit d'une technique qui ne modifie pas le structure de et l'épaisseur de la cornée
- Il s'agit d'une technique qui a très peu de conséquence sur la sécheresse oculaire contrairement au Lasik
- Il s'agit d'une technique avec une grande zone optique traitée minimisant ainsi les phénomènes d'éblouissement nocturne et les aberrations optiques de grand ordre. Les études scientifiques montrent des résultats meilleurs en termes de qualité de vision, d'éblouissement post-opératoire et de sensibilité aux contrastes par rapport à la PKR et au Lasik pour les myopies fortes.
- Quels sont les inconvénients des implants phaques ?
- Ils exigent un acte chirurgical parfait avec du matériel spécifique expliquant que le nombre d'opérateurs ne soit pas très important en ce domaine.
- Les risques sont ceux liés à la chirurgie ouverte : ils sont très rares, mais pas nuls. Le chirurgien les mentionne lors de l'entretien et sur la fiche d'information.
- Ces excellentes lentilles sont chères et non remboursées, ce qui freine considérablement l'essor de cette opération.
Les complications sont rares : risque d'opacification antérieure du cristallin, décompensation endothéliale, hypertonie oculaire.
- L'implantantation phaque ICL est-elle une chirurgie récente ?
Non, l'implant Visian ICL Staar a été développé dans les années 90, d'abord avec un matériau Silicone puis à partir de 1996 en Collamer. Cet implant a le marquage CE depuis plus de 20 ans. Il s'agit de l'implant phaque qui a le plus de recul avec un matériau (Collamer) qui n'a pas changé depuis 1996 ce qui nous donne une assurance d'un grand recul et d'une biocompatibilité parfaite. Il n'a cessé de s'améliorer en terme de design d'implant depuis sa création afin d'augmenter la zone optique et diminuer les risques opératoires.
Le nombre d'implant posé dans le monde explose et a dépassé 1 million 2020 et, 3 millions en 2024 et de nombreuses études sur sa fiabilité existent. Avec plus de 67 études publiées en 2018 dans le revue de la littérature médicale ci dessous.

- Combien coûte la mise en place d'un implant phaque (ICL, T-ICL, IPCL)
Pour les implants phaques, le tarif dans notre centre est actuellement de 1842,20€ par œil pour ces implants. Il faut compter 2070,20 € par œil pour les implants T-ICL. Ce tarif comprend les frais de salle opératoire, les honoraires du chirurgien, les honoraires de l'anesthésiste et le prix d'achat de l'implant. La différence de prix entre les 2 types d'implant est uniquement due au surcoût de l'implant qui corrige l'astigmatisme (les implants sont facturés au prix coutant). Les honoraires et les frais de salle opératoire ne changent pas. Si on opère les 2 yeux le même jour, cela permet d'économiser sur le prix de l'anesthésie et les frais de salle opératoire soit 782,20€ sur le total des 2 yeux. Cependant certains chirurgiens préfèrent opérer un seul œil à la fois.
- Analyse qualitatifs résultats visuels ( Études scientifiques récentes pour aller plus loin)
Des halos sont présents en post opératoire pour une durée moyenne de 3 mois chez 54,8% des patients. Ces phénomènes sont spontanément résolutifs en quelques mois.
Deux études comparent la qualité de vision entre ICL et PKR. Elles retrouvent une meilleure sensibilité aux contrastes, moins d’aberrations de degré supérieur (HOA) et moins de perturbation nocturnes avec les ICL.
Une étude comparant ICL et femtoLasik par optique adaptative a montré des résultats supérieurs avec l’implant ICL à partir de -6 dioptries pour la sensibilité aux contrastes et pour la PSF (point spread fonction)
- Quelles sont les complications précoces des implants phaques ?
- Les éblouissements sont assez fréquents après la chirurgie mais ont tendance à diminuer dans le temps. Ils sont surtout présents comme pour toutes les autres techniques de chirurgie réfractive chez les patients avec un grande pupille. Les dernières versions des implants phakes permettent d'obtenir un diamètre optique de 4.9mm (ICL) à 6.2mm (IPCL). Cette gêne diminue la plupart du temps dans les premiers mois. En cas de symptômes persistants, des collyres agonistes cholinergiques muscariniques peuvent être prescrits pour des situations ponctuelles comme la conduite nocturne.
- Les complications réfractives. L'implantation phake présente une excellente prédictibilité avec selon les série 70 à 98% des yeux opéré avec +/- 0.50 dioptrie de la cible. La précision est moins importante plus la correction est importante et s'il existe un astigmatisme.
84% des yeux ont une vision de 10/10 sans correction.
Si le résultat n'est pas parfait il est toujours possible de discuter une correction du complément par laser.
- L'erreur de taille de l'implant (sizing)
Si l'implant est trop grand par rapport à l'oeil, il aura tendance à bomber en avant et il y a aura une augmentation du risque de glaucome. S'il est trop petit il aura tendance à être trop près du cristallin avec un risque théorique de cataracte. Les implants phakes de dernière génération sont perforés et n'ont pratiquement plus de risque de frottement et de cataracte.
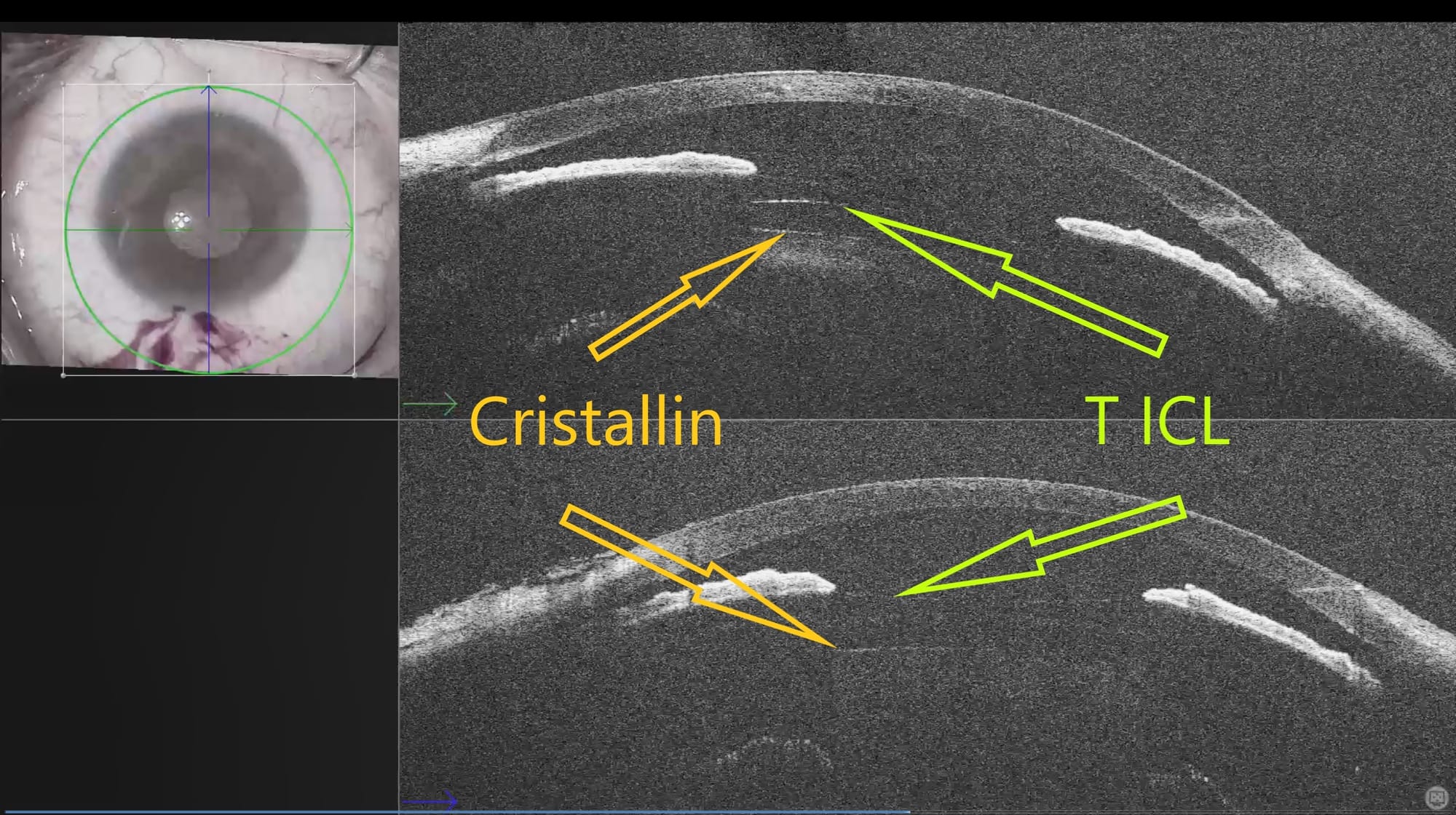
Afin d'optimiser la taille de l'implant une mesure précise est faite en préopératoire. Pendant l'intervention, nous disposons d'une OCT qui est un appareil qui permet de vérifier que l'implant est bien positionné et ainsi augmenter la qualité de la chirurgie.
L'espacement idéal entre l'implant et le cristallin (Vaulting) doit être compris entre 250µ et 750µ
Contrôles post-opératoires du Vaulting de l'implant : mesure de l'espace entre l'implant (situé derrière l'iris) et le cristallin
- L'augmentation de la pression en post opératoire.
Peut avoir plusieurs causes. Etre liée
- au traitement post opératoire et donc transitoire
- à la présence de résidu de produit dans l'oeil qui peut être corrigée
- un glaucome aigu et doit être pris en charge en urgence
- L'infection (Endophtalmie) dans 0.0167% des cas
- Quelles sont les complication tardives des implant phakes ?
- La cataracte dans 0.17% avec les implants de dernière génération
- Les complications rétiniennes : une étude récente n'a pas montré de risque accru de décollement de rétine chez les patients opérés. Rappelons qu'il s'agit de patients souvent myopes forts et qui présentent déjà avant un risque de décollement de rétine.